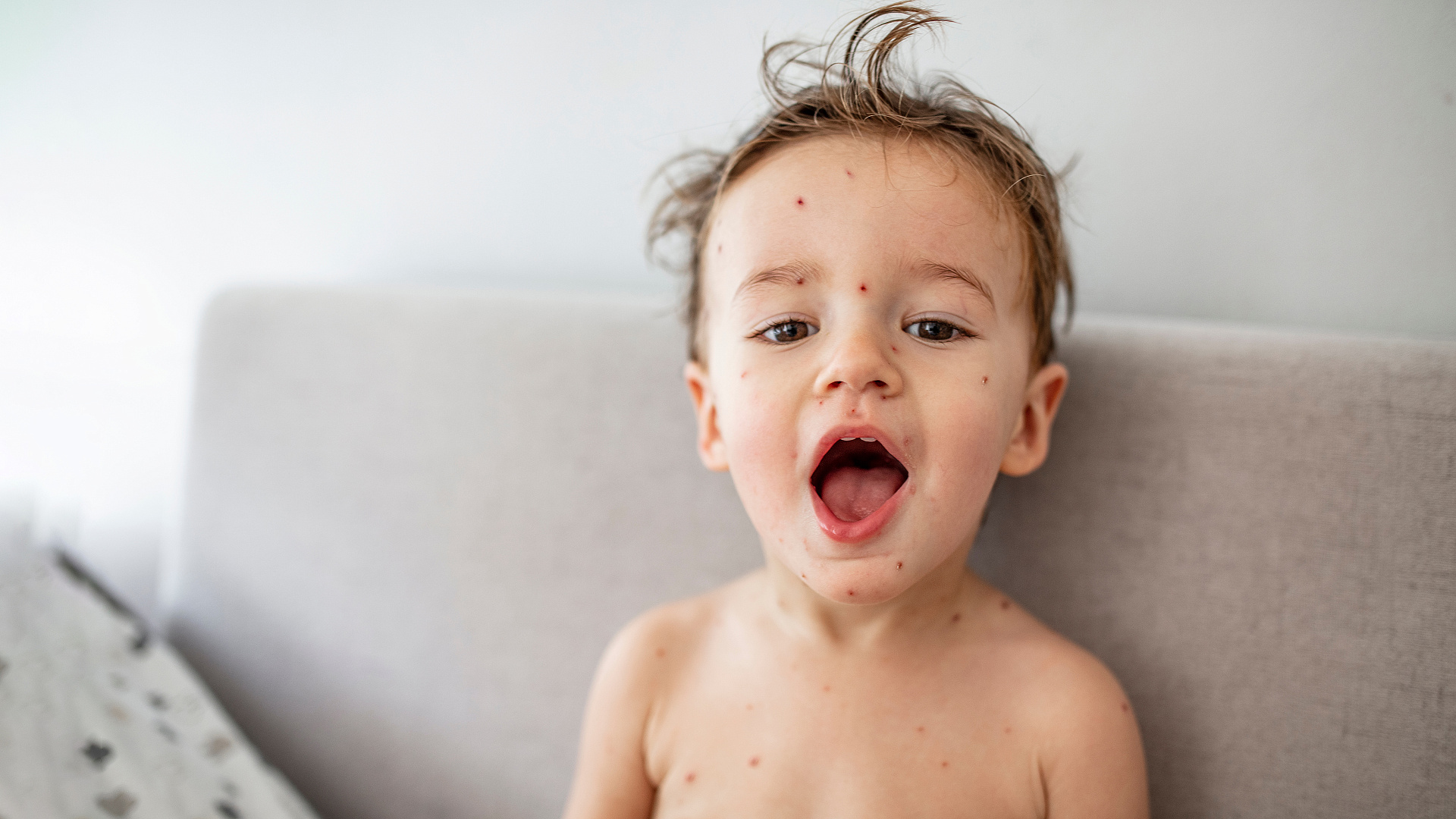
Это одно из самых распространенных заболеваний, заразиться которым очень легко, а избежать опасных осложнений — не так уж просто. О том, как протекает ветряная оспа, для кого она наиболее рискованна, и почему вакцинироваться лучше, чем просто переболеть, рассказала врач-педиатр, инфекционист Клиники «Мой медицинский центр» на Малой Конюшенной Юлия Витальевна Токарева.
Ветряная оспа, часто называемая ветрянкой — это острое инфекционное заболевание, которое вызывается вирусом Varicella Zoster, передается воздушно-капельным путем, характеризуется лихорадкой и появлением сыпи на коже и слизистых оболочках. Название болезни связано с тем, что в прошлом из-за схожих симптомов она считалась разновидностью натуральной оспы.
Ветряная оспа имеет очень высокую контагиозность (заразность). Это одно из самых часто встречающихся заболеваний детского возраста, имеющее повсеместное распространение — в связи с отсутствием массовой активной иммунизации. Самая высокая заболеваемость отмечается среди детей в возрасте 3-6 лет, затем — среди детей 1-2 лет и 7-14 лет.
После перенесенной ветрянки формируется прочный иммунитет — случаи повторного заболевания крайне редки. Инфекция передается воздушно-капельным путем, причем даже на большом расстоянии (до 20 м), что объясняет название болезни, которая фактически «переносится ветром». Возможно также заражение контактным путем и трансплацентарным (от матери к плоду), причем опасен человек, болеющий как ветряной оспой, так и опоясывающим герпесом. Больной заразен уже за двое суток до появления сыпи и до пятого дня со времени появления последнего высыпания. Инкубационный период составляет от 11 до 21 дня.
Опоясывающий лишай
Вирус, вызывающий ветряную оспу, во многих случаях после перенесенного заболевания (даже в легкой форме) не исчезает из организма, а перемещается по нервным волокнам в спинной мозг и там на какое-то время «засыпает». Впоследствии уже у взрослых людей, в детстве переболевших ветрянкой, из-за переохлаждения, стресса и воздействия других факторов вирус «просыпается» и вызывает опоясывающий лишай. Это мучительное заболевание, при котором по ходу нервов, расположенных на одной стороне тела, возникают высыпания, и появляется сильный болевой синдром. Такие симптомы могут возникать несколько раз в год.
Симптомы ветрянки
Продромальный период, который продолжается от нескольких часов до 1-2 суток (часто вообще отсутствует), характеризуется слабым синдромом интоксикации, повышением температуры до 37-38°С, редко — мелкой сыпью, которая предшествует появлению типичных пузырьков.
Период высыпаний продолжается 2-5 суток. Заболевание начинается остро, с повышения температуры до 37,5-38,5°С, умеренных проявлений интоксикации (головная боль, раздражительность), а также появления характерной сыпи на коже, слизистых оболочках щек, языка, неба. Первые пузырьки обычно появляются на туловище, волосистой части головы, лице. Сыпь развивается быстро: цепочка «пятно — папула — везикула — корочка» проходит за 1-2 суток. Высыпания сопровождаются зудом и повышением температуры. У больных с обильной сыпью часто снижается аппетит, возникает сильная головная боль, вялость, недомогание.
Осложнения
Ветрянка у детей вызывает ряд осложнений, некоторые из которых представляют угрозу для жизни. Их разделяют на две категории:
- Специфические осложнения, связанные с активностью вируса Varicella Zoster. Часто встречаются энцефалит (воспаление мозга) и менингоэнцефалит (воспаление оболочек и вещества головного мозга). Церебеллит проявляется нарушением координации, шаткостью походки. Кроме неврологических проявлений, у детей ветрянка вызывает серьезные осложнения в дыхательной системе: воспаление легких и гортани.
- Неспецифические осложнения, которые возникают из-за присоединения бактериальной инфекции. Чаще всего наблюдаются бактериальные суперинфекции, вызванные стрептококками и стафилококками, приводящие к гнойным поражениям кожи, целлюлиту, абсцессу и остеомиелиту. Также может развиться отит и бактериальная пневмония.
Сегодня врачи все чаще сталкиваются с появлением бактериальных осложнений. Это объясняется не только легкостью проникновения патогенных микроорганизмов через раны на коже, но и широким разнообразием штаммов бактерий, чувствительных к антибиотикам.
Лечение
При легкой форме заболевания лечение проводится в амбулаторных условиях, при среднетяжелой и тяжелой форме — в условиях стационара. При тяжелом течении, а также пациентам с иммунодефицитными и другими особыми состояниями назначается этиотропная терапия специальными противовирусными препаратами. В остальных случаях проводится симптоматическая терапия:
- Обильное дробное питье для дезинтоксикации
- Жаропонижающие преимущественно препараты на основе парацетамола (препараты из группы ибупрофена не используются, т.к. может повышаться риск развития вторичных бактериальных кожных осложнений)
- Антигистаминные препараты для снижения зуда
- Местная терапия (сегодня — средствами на основе каламина и цинка оксида, раньше — зеленкой, фукорцином)
Рекомендации родителям
- Следите, чтобы ребенок не расчесывал высыпания
- Подстригайте ногти, чтобы избежать случайного повреждения корочек и заражения ран
- Организуйте регулярный гигиенический душ с теплой водой
- Регулярно меняйте постельное белье, проветривайте помещение
- Одевайте ребенка в свободную одежду из натуральных тканей, не раздражающих кожу
- Во время активных высыпаний рекомендуется отказаться от подгузников или менять их чаще
Неспецифическая профилактика
В связи с высокой контагиозностью ветряной оспы, самое важное — как можно раньше выявить заболевание и изолировать пациента дома (или, по показаниям — в мельцеровском боксе инфекционного стационара) на период до 5 суток с момента появления последнего высыпания.
За контактными лицами устанавливается наблюдение с ежедневным измерением температуры, осмотра кожи и слизистых оболочек. Детей в возрасте до 7 лет, не болевших ветряной оспой и опоясывающим герпесом, разобщают с 9-го по 21-й день с момента контакта с больным.
Дезинфекция дома не нужна, достаточно проветривания помещения и влажной уборки.
Вакцинация
Вакцины для предотвращения ветряной оспы начали создаваться еще в 1970-х гг. Первая вакцина была зарегистрирована в 1986 г. в Японии. Затем, с 1995 г., вакцины против ветряной оспы были созданы и начали активно применяться в США и других странах.
Сегодня для активной специфической профилактики используется живая аттенуированная варицелло-зостерная вакцина (в нашей стране — «Варилрикс»). Вакцинация существует плановая (с 12 месяцев, двумя дозами с интервалом не менее 6 недель) и экстренная. Вторая проводится одной дозой в течение первых 96 ч после контакта с больным (в идеале — в первые 72 ч).
Ветрянка воспринимается многими как легкая, безобидная детская инфекция, которой лучше переболеть, чем делать прививку. Но тяжелое течение заболевания и его серьезные осложнения — не редкость. Во времена, когда вакцины не существовало, переболеть в детстве действительно было безопаснее, чем в подростковом или взрослом возрасте, но сегодня всем доступна вакцина, которая делает приобретение иммунитета к ветрянке куда менее рискованным и безболезненным.
Клиника педиатрии «ММЦ» на Малой Конюшенной